Che cosa sono le malattie autoimmuni?
Le malattie autoimmuni insorgono quando il sistema immunitario, che generalmente difende il nostro organismo dalle infezioni soprattutto con l’aiuto degli anticorpi, si attiva in modo anomalo e produce degli autoanticorpi che attaccano le cellule sane, causando un’infiammazione.1
Il sistema immunitario produce gli anticorpi per combattere le infezioni. Questi agiscono come guardiani del sistema immunitario identificando specifici agenti che il nostro corpo riconosce come estranei (come batteri o germi) in modo che poi il sistema immunitario li possa combattere. Lo stesso succede anche dopo una vaccinazione (ad esempio contro l’influenza o il morbillo): il nostro organismo sviluppa un anticorpo che bloccherà immediatamente quella specifica infezione prima che si possa sviluppare appieno.1
Nelle persone affette da malattie autoimmuni si generano anticorpi che agiscono contro una specifica parte delle proprie cellule (una proteina). Gli anticorpi di questo tipo sono chiamati autoanticorpi, ne esistono di diversi tipi che agiscono in diverse malattie autoimmuni.1
Nell’AAV si genera un autoanticorpo chiamato ANCA che agisce contro un antigene (una proteina) contenuto nei neutrofili (un tipo di globuli bianchi). ANCA è l'abbreviazione inglese di anticorpi anti-citoplasma dei neutrofili (Anti-Neutrophil Cytoplasm Antibodies).2
Quando l’ANCA si attacca ai neutrofili li attiva causando così un’infiammazione: proprio ciò che non dovrebbe succedere in quanto il processo infiammatorio ha la funzione, tra le altre, di combattere le infezioni e non dovrebbe essere attivato in tal modo.2,3
I neutrofili attivano a loro volta il sistema del complemento (che è costituito da una serie di proteine che interagiscono tra loro). Quando all’interno del sistema del complemento viene attivata una proteina chiamata C5a, questa richiama ancora più neutrofili al sito dell’infiammazione e li prepara all’attivazione.2,3
I neutrofili aderiscono alle pareti del vaso sanguigno, le penetrano e rilasciano una serie di proteine. Sebbene una delle funzioni delle proteine sia quella di combattere le infezioni, in questi casi esse provocano un’infiammazione nella e intorno alla parete del vaso sanguigno.2,3
I neutrofili e il sistema del complemento scatenano un ciclo infiammatorio che danneggia i vasi sanguigni. Con il tempo, i processi del sistema immunitario riescono a controllare l’infiammazione ma il tessuto si cicatrizza perché l'afflusso di sangue è compromesso.2,3
Per saperne di più
Riferimenti bibliografici e note a piè di pagina
Quali sono le cause della vasculite ANCA-associata (AAV) e come evolverà la mia malattia?
Rina - MPA, Paesi Bassi
Le cause iniziali dell'AAV non sono ancora del tutto chiare, ma si pensa che diversi fattori possano aumentare la possibilità di sviluppare la malattia come ad esempio:1,2
Infezione microbica
Un tipo di infezione causata da piccoli (micro) organismi, come i batteri, è spesso considerata un fattore scatenante (trigger)
Genetica
Caratteristiche fisiche e comportamentali ereditate dai genitori, ivi comprese le patologie
Fattori ambientali
Per esempio l’esposizione a diverse sostanze chimiche e materiali da costruzione
Farmaci
Assunzione di determinati farmaci o di sostanze stupefacenti
L’AAV può essere una malattia progressiva: questo significa che il danno può peggiorare gradualmente con il passare del tempo.1,3 Il peggioramento avviene quando la malattia è attiva o durante una recidiva.4 È possibile anche una riacutizzazione della malattia durante la quale i sintomi peggiorano improvvisamente per un breve periodo di tempo. Quando la malattia è in piena remissione (senza attività patologica in corso) il danno non progredisce.5
Rina - MPA, Paesi Bassi
Poiché l’AAV è una malattia dai mille volti ed è difficile prevederne il decorso, la vostra esperienza potrebbe essere diversa da quella di altri pazienti.6
Esempi di come può evolversi la malattia:
Dopo un episodio il paziente va in remissione e vi rimane definitivamente
Si possono alternare fasi di esacerbazione e remissione dei sintomi seguite da un periodo di sollievo che richiede un trattamento farmacologico continuo
Si possono presentare periodi in cui i sintomi sono moderati e lunghe fasi asintomatiche con trattamento farmacologico costante
Si possono presentare brevi periodi con sintomi intensi seguiti da lunghe fasi asintomatiche con trattamento farmacologico
Scoprite come gestire al meglio la vostra AAV in base ai sintomi
Riferimenti bibliografici e note a piè di pagina
Polmoni - illustrazione di S. , artista, reumatologa, malata di vasculite
Quali tipi di vasculite ANCA-associata (AAV) esistono?
Martina - MPA, Germania
Quali tipi di vasculite ANCA-associata (AAV) esistono?
I tre principali tipi di AAV sono descritti di seguito. Ricordate però che non è sempre facile determinare da quale tipo di vasculite siete affetti poiché in alcuni pazienti la malattia presenta caratteristiche di più tipi:
Granulomatosi con poliangioite (GPA)
Se siete affetti da GPA i vostri autoanticorpi si legano alla PR3. Il termine "granulomatosi" descrive i piccoli gruppi di cellule, simili a noduli, che si formano solitamente nelle vie respiratorie dei malati di GPA. Poliangioite si riferisce a un’infiammazione che colpisce molti vasi sanguigni.1,2
LA GPA inizia generalmente nel naso, nelle orecchie, negli occhi o nella bocca. Un segno comune di questa malattia è la congestione cronica del naso accompagnata dalla formazione di croste di sangue intorno alle narici. Altri sintomi comuni sono occhi arrossati, infezioni dell’orecchio medio (otite media) e l’improvvisa perdita dell’udito (detta anche sordità improvvisa). La GPA può colpire anche i polmoni e i reni.1,3
Poliangioite microscopica (MPA)
Se siete affetti da MPA i vostri autoanticorpi si legano alla MPO. Nella MPA l’infiammazione si presenta nei piccoli vasi di molti organi. Alcuni sintomi comuni sono la tosse con emissione di sangue, eruzioni cutanee di colore rosso scuro (chiamate porpora) e dolori articolari.1,2
La MPA colpisce spesso i reni mentre il naso e i seni paranasali, a differenza della GPA, sono coinvolti con minore frequenza. In alcuni casi la MPA interessa solamente i reni.1,3
Granulomatosi eosinofila con poliangioite (EGPA)
Come per la GPA, i pazienti affetti da EGPA spesso presentano granulomatosi con frequente coinvolgimento dei polmoni e/o dei seni paranasali. Inoltre, i pazienti soffrono solitamente di asma prima dell’esordio dell’EGPA e presentano nel sangue livelli più alti di eosinofili, un tipo di globuli bianchi.4
Riferimenti bibliografici e note a piè di pagina
Martina - MPA, Germania
Quali sono i segni e i sintomi della vasculite ANCA-associata (AAV)?
Catherine - EGPA, Regno Unito
Quali sono i segni e i sintomi della vasculite ANCA-associata (AAV)?
L’AAV può interessare qualsiasi parte del corpo perché colpisce i piccoli vasi sanguigni presenti in tutto l’organismo. L’AAV colpisce ogni paziente in modo diverso, con sintomi diversi a seconda dell’organo interessato.1 Possono essere colpiti i vasi sanguigni di diverse parti del corpo, quali polmoni, reni, sistema nervoso, apparato gastrointestinale, pelle, occhi e cuore.2
Sintomi
Altri sintomi importanti di cui spesso soffrono i malati di AAV sono:3
Poiché molti di questi sintomi sono spesso associati anche ad altre malattie, la diagnosi corretta di AAV può richiedere tempo.3
Riferimenti bibliografici e note a piè di pagina
Catherine - EGPA, Regno Unito
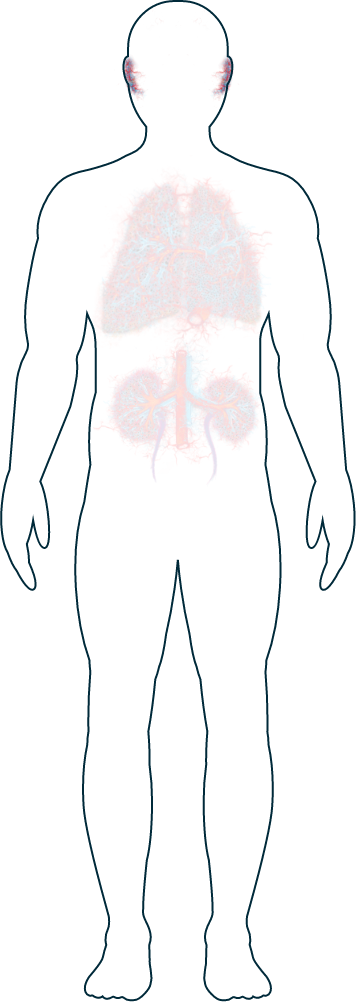
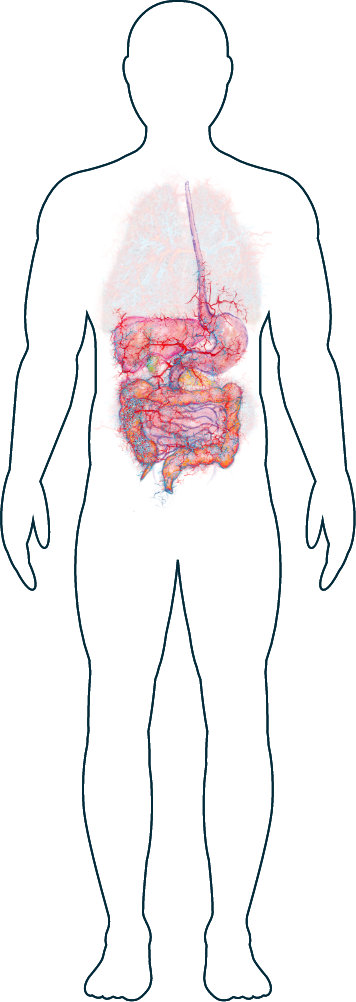
A quali segni della vasculite ANCA-associata (AAV) devo prestare attenzione?
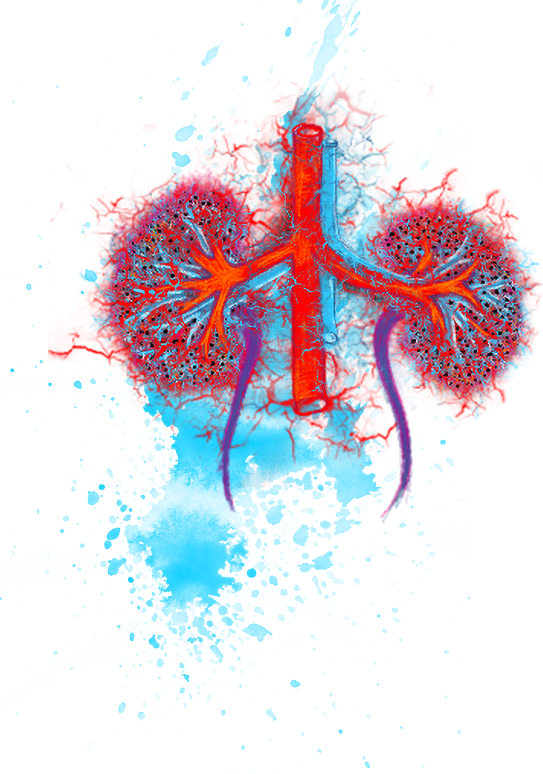
Reni
Polmoni
Naso
Occhi
Orecchie
Nervi
Pelle
Cuore
Apparato digerente
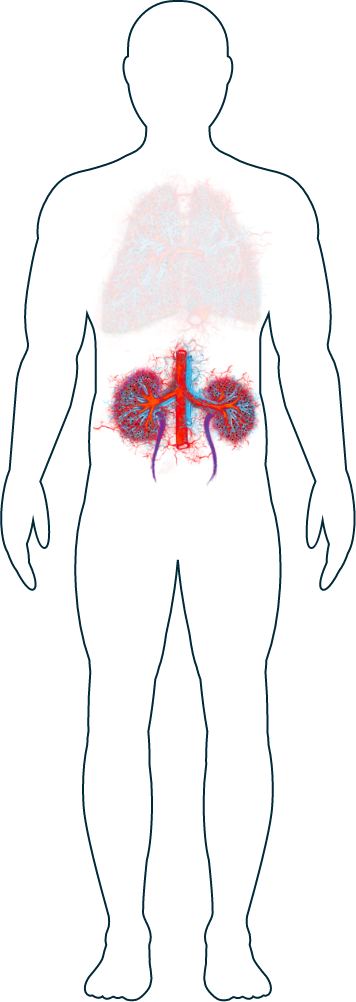
Reni
-
Sangue nelle urine
I reni sono tra gli organi colpiti con maggiore frequenza nelle persone affette da AAV.1 I sintomi possono includere infiammazione, gonfiore e, a volte, lesione dei glomeruli, ovvero dei piccoli vasi sanguigni all’interno dei reni.2 I reni hanno milioni di glomeruli, per cui la funzionalità renale non sarà compromessa se sono danneggiati solo pochi glomeruli. Tuttavia, se il danno è prolungato la funzionalità generale dei vostri reni potrebbe ridursi. Se i vostri medici curanti sospettano che l’AAV stia colpendo i reni, potranno prescrivere alcuni esami come le analisi del sangue, l’esame delle urine o una biopsia, che aiuteranno a confermare il sospetto.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
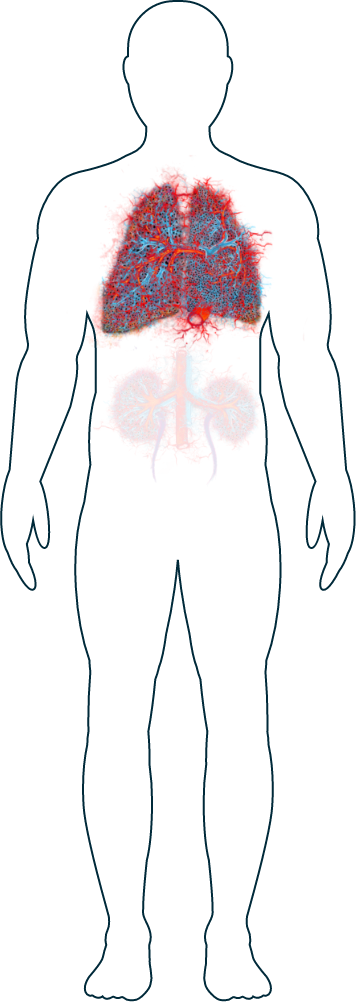
Polmoni
-
Difficoltà a respirare (dispnea)/affanno
-
Tosse
Più della metà delle persone affette da AAV manifesterà sintomi ai polmoni nel corso della malattia.1 I sintomi possono variare da lievi a gravi e cambiare nel tempo. Anche se questi sintomi polmonari, per esempio la difficoltà a respirare,2 possono essere particolarmente allarmanti, il vostro medico saprà valutarli e prescrivere la terapia appropriata. Se i sintomi riscontrati sono considerati preoccupanti, vengono generalmente condotti ulteriori accertamenti con una biopsia polmonare o una radiografia.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Naso
-
Dolore/sensazione di pressione/congestione/infezioni alle cavità nasali
-
Sanguinamento al naso (formazione di croste)
I sintomi che colpiscono le orecchie, il naso e la gola compaiono in fino a tre persone su dieci affette da MPA, mentre sono più comuni nei malati di EGPA e GPA.1
Se i vostri sintomi di AAV che interessano il naso sono lievi, spesso saranno simili a quelli di un raffreddore, come il "naso che cola". Alcune persone, tuttavia, manifesteranno altri sintomi come sanguinamenti al naso, formazione di croste, ulcere nasali o, nei casi più gravi, una deformazione detta "naso a sella" causata dal collasso di una parte del naso e che potrebbe richiedere un intervento chirurgico.2,3 Se notate uno di questi sintomi, informate il vostro medico che vi potrà consigliare come gestirli al meglio.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Occhi
-
Arrossamenti, irritazioni
-
Visione offuscata
L’AAV può interessare gli occhi in diversi modi. Alcune persone manifestano solo lievi infiammazioni mentre altre sviluppano sintomi più gravi.
Gli occhi arrossati, irritati o doloranti sono tra i sintomi più comuni, in alcuni soggetti si manifesta un aumento della sensibilità alla luce.1 Alcune infiammazioni più gravi, alla lunga, possono compromettere la vista se non trattate, per cui informate il vostro medico se notate cambiamenti agli occhi o alla vista. È inoltre importante sottoporsi a un esame approfondito della vista una volta all’anno.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Orecchie
-
Perdita dell’udito
Le orecchie sono strettamente collegate al naso e alla gola, quindi se avete sintomi alle orecchie potreste anche accusare problemi al naso e alla gola (come sanguinamenti al naso o raucedine). I sintomi che colpiscono le orecchie, il naso e la gola compaiono in fino a tre persone su dieci affette da MPA, mentre sono più comuni nei malati di EGPA e GPA.1
L’AAV può causare sintomi in alcune zone specifiche dell’orecchio o colpirlo più generalmente. L’interessamento delle orecchie dipende da una serie di fattori, tra i quali il tipo di AAV. Se siete affetti da GPA o EGPA, potreste manifestare una serie di sintomi di gravità diversa (come perdita dell’udito, infezioni e dolore) in una o in entrambe le orecchie.2 Se siete affetti da MPA potreste accusare un’ipoacusia neurosensoriale, una forma di perdita dell’udito che limita la capacità di sentire i suoni meno forti e riduce la qualità del suono. Il trattamento prescritto per la perdita dell’udito dipende dalla natura dei sintomi. Il vostro medico discuterà con voi la terapia più appropriata.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
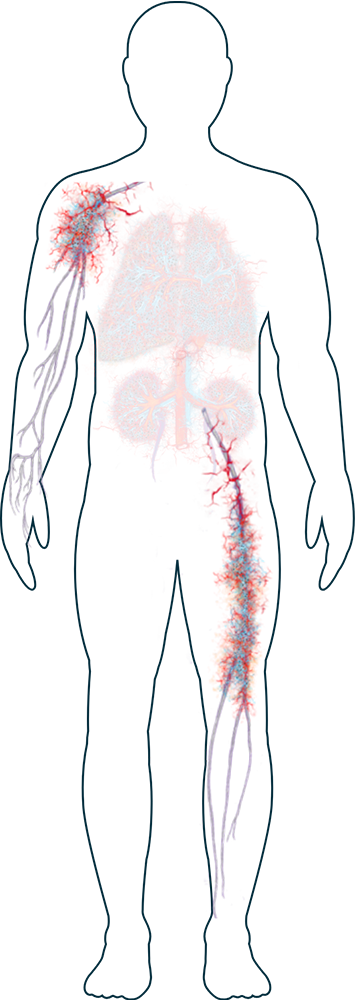
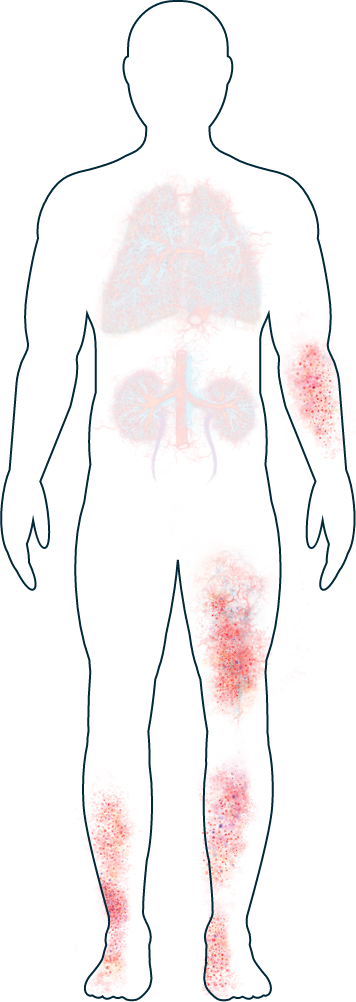
Nervi
-
Intorpidimento, formicolio o debolezza (neuropatia periferica)
Un’infiammazione causata dall’AAV con danneggiamento dei nervi periferici (che si trovano in mani, piedi, braccia e gambe e in altre parti del corpo) è più comune nei pazienti affetti da EGPA, ma può insorgere anche in soggetti affetti da GPA e MPA.1 L’interessamento dei nervi può causare intorpidimento, sensazione di freddo o di formicolio. Se il danno progredisce può causare disturbi come la cosiddetta "mano cadente" (impossibilità di sollevare la mano sopra il polso) o il cosiddetto "piede cadente" (impossibilità di flettere il piede verso l’alto). In rari casi, alcuni pazienti possono presentare atrofia muscolare che rende difficoltosa la presa.2
Se notate intorpidimento o altri sintomi, informate il vostro medico curante che potrà disporre esami per verificare la funzionalità dei nervi, ad esempio un’elettromiografia (EMG) che misura l'attività elettrica nei muscoli ed è in grado di identificare danni neurogeni.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Pelle
-
Eruzioni e ulcere
I sintomi dell’AAV che colpiscono la pelle, come eruzioni e ulcere, sono piuttosto comuni.1,2 Compaiono generalmente sulle gambe e sui piedi ma possono interessare anche altre parti del corpo. Alcune persone presentano vesciche e piccole protuberanze di colore rossastro sulla pelle.2 Anche se spesso non sono dolorose, vengono talvolta considerate inestetiche. Se avete bisogno di aiuto nel gestire l’impatto fisico o emotivo dell’AAV sulla pelle, il vostro medico vi informerà sulle possibilità di trattamento e di supporto disponibili.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
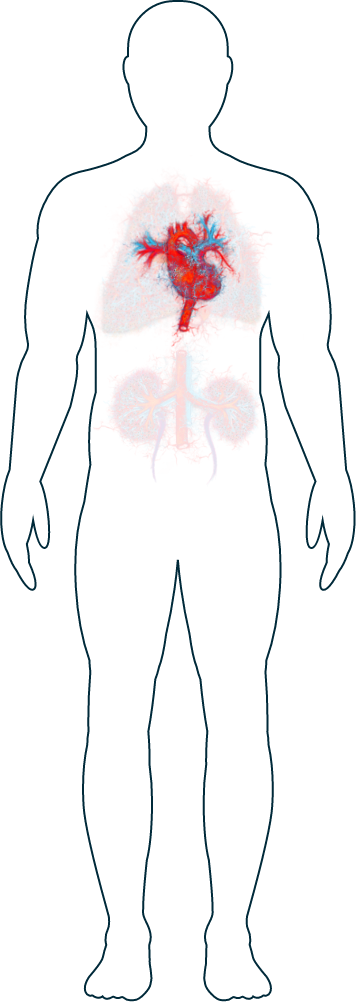
Cuore
-
Pressione sanguigna insolitamente alta (ipertensione)
I sintomi dell’AAV che interessano il cuore sono rari, ma potreste constatare un aumento della pressione sanguigna.1 Se possedete un dispositivo portatile che misura il battito cardiaco durante la giornata (come un cardiofrequenzimetro da polso), potete documentare le alterazioni. Informate il vostro medico se notate un qualsiasi cambiamento. È importante ricordare che il battito cardiaco può essere alterato per diverse ragioni, come ad esempio stress intenso o scarsa qualità del sonno. Il vostro medico potrà misurare la frequenza cardiaca, anche con elettrocardiogramma, e la pressione sanguigna e, se necessario, informarvi sulle possibili terapie per tenerla sotto controllo.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Apparato digerente
-
Diarrea
-
Dolori addominali
I sintomi che interessano lo stomaco, come diarrea e dolori addominali, possono essere causati dall’infiammazione.1 La diarrea e i dolori addominali, tuttavia, possono dipendere da moltissimi altri fattori, per cui può essere difficile collegarli all’AAV in sede di diagnosi. Se soffrite di questi sintomi, il vostro medico potrà ricorrere a metodi di diagnostica per immagini come la tomografia computerizzata per esaminare l'apparato digerente e verificare la presenza di danni causati dall’infiammazione.
Per saperne di più
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Riferimenti bibliografici e note a piè di pagina

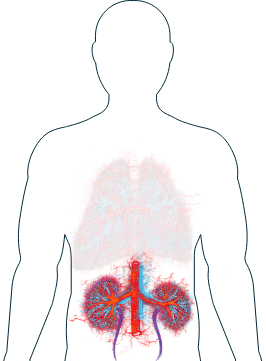
Reni
-
Sangue nelle urine
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
I reni sono tra gli organi colpiti con maggiore frequenza nelle persone affette da AAV.1 I sintomi possono includere infiammazione, gonfiore e, a volte, lesione dei glomeruli, ovvero dei piccoli vasi sanguigni all’interno dei reni.2 I reni hanno milioni di glomeruli, per cui la funzionalità renale non sarà compromessa se sono danneggiati solo pochi glomeruli. Tuttavia, se il danno è prolungato la funzionalità generale dei vostri reni potrebbe ridursi. Se i vostri medici curanti sospettano che l’AAV stia colpendo i reni, potranno prescrivere alcuni esami come le analisi del sangue, l’esame delle urine o una biopsia, che aiuteranno a confermare il sospetto.

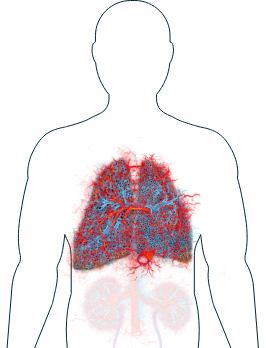
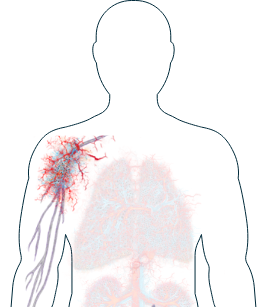
Polmoni
-
Difficoltà a respirare (dispnea)/affanno
-
Tosse
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Più della metà delle persone affette da AAV manifesterà sintomi ai polmoni nel corso della malattia.1 I sintomi possono variare da lievi a gravi e cambiare nel tempo. Anche se questi sintomi polmonari, per esempio la difficoltà a respirare,2 possono essere particolarmente allarmanti, il vostro medico saprà valutarli e prescrivere la terapia appropriata. Se i sintomi riscontrati sono considerati preoccupanti, vengono generalmente condotti ulteriori accertamenti con una biopsia polmonare o una radiografia.

Naso
-
Dolore/sensazione di pressione/congestione/infezioni alle cavità nasali
-
Sanguinamento al naso (formazione di croste)
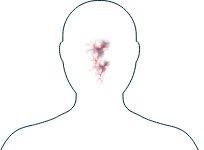
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
I sintomi che colpiscono le orecchie, il naso e la gola compaiono in fino a tre persone su dieci affette da MPA, mentre sono più comuni nei malati di EGPA e GPA.1
Se i vostri sintomi di AAV che interessano il naso sono lievi, spesso saranno simili a quelli di un raffreddore, come il "naso che cola". Alcune persone, tuttavia, manifesteranno altri sintomi come sanguinamenti al naso, formazione di croste, ulcere nasali o, nei casi più gravi, una deformazione detta "naso a sella" causata dal collasso di una parte del naso e che potrebbe richiedere un intervento chirurgico.2,3 Se notate uno di questi sintomi, informate il vostro medico che vi potrà consigliare come gestirli al meglio.

Occhi
-
Arrossamenti, irritazioni
-
Visione offuscata
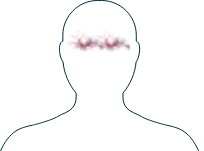
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
L’AAV può interessare gli occhi in diversi modi. Alcune persone manifestano solo lievi infiammazioni mentre altre sviluppano sintomi più gravi.
Gli occhi arrossati, irritati o doloranti sono tra i sintomi più comuni, in alcuni soggetti si manifesta un aumento della sensibilità alla luce.1 Alcune infiammazioni più gravi, alla lunga, possono compromettere la vista se non trattate, per cui informate il vostro medico se notate cambiamenti agli occhi o alla vista. È inoltre importante sottoporsi a un esame approfondito della vista una volta all’anno.

Orecchie
-
Perdita dell’udito
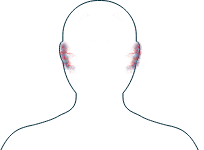
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Le orecchie sono strettamente collegate al naso e alla gola, quindi se avete sintomi alle orecchie potreste anche accusare problemi al naso e alla gola (come sanguinamenti al naso o raucedine). I sintomi che colpiscono le orecchie, il naso e la gola compaiono in fino a tre persone su dieci affette da MPA, mentre sono più comuni nei malati di EGPA e GPA.1
L’AAV può causare sintomi in alcune zone specifiche dell’orecchio o colpirlo più generalmente. L’interessamento delle orecchie dipende da una serie di fattori, tra i quali il tipo di AAV. Se siete affetti da GPA o EGPA, potreste manifestare una serie di sintomi di gravità diversa (come perdita dell’udito, infezioni e dolore) in una o in entrambe le orecchie.2 Se siete affetti da MPA potreste accusare un’ipoacusia neurosensoriale, una forma di perdita dell’udito che limita la capacità di sentire i suoni meno forti e riduce la qualità del suono. Il trattamento prescritto per la perdita dell’udito dipende dalla natura dei sintomi. Il vostro medico discuterà con voi la terapia più appropriata.

Nervi
-
Intorpidimento, formicolio o debolezza (neuropatia periferica)
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
Un’infiammazione causata dall’AAV con danneggiamento dei nervi periferici (che si trovano in mani, piedi, braccia e gambe e in altre parti del corpo) è più comune nei pazienti affetti da EGPA, ma può insorgere anche in soggetti affetti da GPA e MPA.1 L’interessamento dei nervi può causare intorpidimento, sensazione di freddo o di formicolio. Se il danno progredisce può causare disturbi come la cosiddetta "mano cadente" (impossibilità di sollevare la mano sopra il polso) o il cosiddetto "piede cadente" (impossibilità di flettere il piede verso l’alto). In rari casi, alcuni pazienti possono presentare atrofia muscolare che rende difficoltosa la presa.2
Se notate intorpidimento o altri sintomi, informate il vostro medico curante che potrà disporre esami per verificare la funzionalità dei nervi, ad esempio un’elettromiografia (EMG) che misura l'attività elettrica nei muscoli ed è in grado di identificare danni neurogeni.

Pelle
-
Eruzioni e ulcere
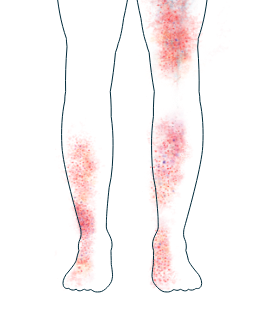
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
I sintomi dell’AAV che colpiscono la pelle, come eruzioni e ulcere, sono piuttosto comuni.1,2 Compaiono generalmente sulle gambe e sui piedi ma possono interessare anche altre parti del corpo. Alcune persone presentano vesciche e piccole protuberanze di colore rossastro sulla pelle.2 Anche se spesso non sono dolorose, vengono talvolta considerate inestetiche. Se avete bisogno di aiuto nel gestire l’impatto fisico o emotivo dell’AAV sulla pelle, il vostro medico vi informerà sulle possibilità di trattamento e di supporto disponibili.

Cuore
-
Pressione sanguigna insolitamente alta (ipertensione)
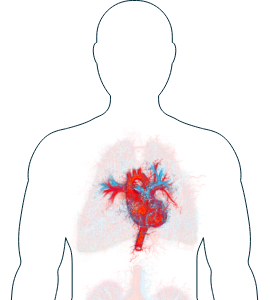
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
I sintomi dell’AAV che interessano il cuore sono rari, ma potreste constatare un aumento della pressione sanguigna.1 Se possedete un dispositivo portatile che misura il battito cardiaco durante la giornata (come un cardiofrequenzimetro da polso), potete documentare le alterazioni. Informate il vostro medico se notate un qualsiasi cambiamento. È importante ricordare che il battito cardiaco può essere alterato per diverse ragioni, come ad esempio stress intenso o scarsa qualità del sonno. Il vostro medico potrà misurare la frequenza cardiaca, anche con elettrocardiogramma, e la pressione sanguigna e, se necessario, informarvi sulle possibili terapie per tenerla sotto controllo.

Apparato digerente
-
Diarrea
-
Dolori addominali
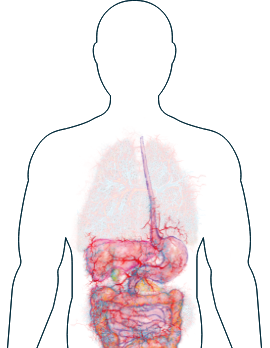
Se notate uno di questi sintomi, è importante informare il vostro medico e discutere con lui delle possibilità di trattamento.
I sintomi che interessano lo stomaco, come diarrea e dolori addominali, possono essere causati dall’infiammazione.1 La diarrea e i dolori addominali, tuttavia, possono dipendere da moltissimi altri fattori, per cui può essere difficile collegarli all’AAV in sede di diagnosi. Se soffrite di questi sintomi, il vostro medico potrà ricorrere a metodi di diagnostica per immagini come la tomografia computerizzata per esaminare l'apparato digerente e verificare la presenza di danni causati dall’infiammazione.