¿Qué son las enfermedades autoinmunes?
Las enfermedades autoinmunes aparecen cuando el sistema inmune, que normalmente defiende el organismo de las infecciones empleando principalmente anticuerpos, se vuelve hiperactivo y crea autoanticuerpos. Estos autoanticuerpos atacan células ‘buenas’ sanas, generando inflamación.1
El sistema inmune crea anticuerpos para combatir las infecciones. Estos actúan como los guardias del sistema inmune: señalan elementos específicos que el organismo considera extraños (como bacterias o gérmenes) de modo que el sistema inmune pueda atacarlos. Esto es lo mismo que pasa tras una vacunación (contra la gripe o el sarampión, por ejemplo): el organismo desarrolla anticuerpos que detendrán de inmediato esa infección específica antes de que pueda desarrollarse plenamente.1
En personas con enfermedades autoinmunes se desarrolla un anticuerpo contra una parte específica de sus propias células (una proteína). Estos se denominan autoanticuerpos y existen distintos tipos implicados en diferentes enfermedades autoinmunes.1
En la VAA se desarrolla un autoanticuerpo denominado ANCA frente a un antígeno (una proteína) que contienen los neutrófilos (un tipo de glóbulos blancos). ANCA son las siglas en inglés de anticuerpos anticitoplasma de neutrófilos.2
Cuando los ANCA se fijan a los neutrófilos, los activan, lo que provoca inflamación. Eso es algo que no debería suceder, ya que el proceso inflamatorio está diseñado (entre otras funciones) para combatir infecciones y no para activarse de este modo.2,3
A continuación, los neutrófilos activan el sistema del complemento (formado por una serie de proteínas que interactúan entre sí). Cuando se activa una proteína del sistema del complemento denominada C5a, esta atrae más neutrófilos al lugar de la inflamación y los prepara para su activación.2,3
Los neutrófilos se fijan a las paredes de los vasos sanguíneos, las atraviesan y liberan una serie de proteínas. Aunque las proteínas (entre otras funciones) normalmente combaten la infección, en estas circunstancias, en cambio, generan inflamación dentro y alrededor de la pared del vaso.2,3
Se produce así un ciclo inflamatorio, impulsado por los neutrófilos y el sistema del complemento, que causa lesiones en los vasos sanguíneos. Con el tiempo, los procesos del sistema inmune ayudan a controlar la inflamación, pero se produce una cicatrización del tejido implicado, ya que su riego sanguíneo se ha visto afectado.2,3
Leer más
Bibliografía y notas a pie de página
¿Qué causa la vasculitis asociada a ANCA (VAA) y cómo progresa mi enfermedad?
Rina - PAM, Países bajos
Se desconocen las causas iniciales de la VAA, pero se piensa que hay varios factores que incrementan la probabilidad de desarrollar esta enfermedad. Entre estos están:1,2
Infección microbiana
Un tipo de infección causada por pequeños (“micro”) organismos, como las bacterias, suele considerarse el desencadenante
La genética
Las características físicas y de comportamiento (patologías incluidas) que las personas heredan de sus padres
Causas medioambientales
Por ejemplo, la exposición a diferentes sustancias químicas y materiales de construcción podrían desempeñar un papel relevante
Medicamentos
El consumo de determinados medicamentos o drogas recreativas
La VAA puede ser una enfermedad progresiva, lo que significa que el daño se puede agravar paulatinamente con el paso del tiempo.1,3
Esto es lo que pasa cuando la enfermedad está activa o usted atraviesa una fase de recidiva.4 También puede experimentar un brote de la enfermedad, que es cuando sus síntomas empeoran repentinamente durante un breve periodo de tiempo. Cuando la enfermedad se encuentra en plena remisión (no hay actividad de la enfermedad), no se producen lesiones.5
Rina - PAM, Países bajos
Como la VAA es una enfermedad variable difícil de predecir, su experiencia puede diferir de la de otros pacientes.6
Ejemplos de la posible evolución de la enfermedad:
Usted experimenta un solo episodio, luego entra en remisión y su enfermedad se detiene ahí
Sus síntomas se manifiestan y luego se atenúan por períodos, de forma que necesita medicación constante
Atraviesa periodos de síntomas moderados y largos periodos libres de la enfermedad, pero con medicación constante
Tiene breves fases de síntomas graves, seguidos de largos periodos libres de la enfermedad con medicación
Descubra cómo se va a tratar su
VAA, en función de sus síntomas
Bibliografía y notas a pie de página
Pulmones – creación de S. , artista, reumatóloga y paciente de vasculitis
¿Qué tipos de vasculitis asociada a ANCA (VAA) existen?
Martina - PAM, Alemania
¿Qué tipos de vasculitis asociada a ANCA (VAA) existen?
A continuación se describen los tres tipos principales de VAA. Sin embargo, es importante ser consciente de que definir cuál es el que usted tiene puede ser difícil, ya que la enfermedad de algunas personas presenta características de más de un tipo:
Granulomatosis con poliangeítis (GPA)
Si usted padece GPA, sus autoanticuerpos normalmente se fijan a la PR3. El término “granulomatosis” describe las pequeñas agregaciones de células, con forma de nódulos, que suelen formarse en los aparatos respiratorios de los pacientes de GPA. Poliangeítis significa que se inflaman muchos vasos sanguíneos a la vez.1,2
La GPA suele comenzar en la nariz, los oídos, los ojos o la boca. Un signo frecuente de la enfermedad es una congestión crónica de la nariz, acompañada de costras de sangre en torno a las fosas nasales. Otros síntomas típicos son un enrojecimiento de los ojos, infecciones del oído medio (otitis media) y una pérdida repentina de la audición (conocida como sordera súbita). La GPA también puede afectar a pulmones y riñones.1,3
Poliangeítis microscópica (PAM)
Si usted tiene PAM, sus autoanticuerpos normalmente se fijan a la MPO. En la PAM la inflamación se produce en los vasos sanguíneos pequeños de muchos órganos. Síntomas típicos: tos con esputo sanguinolento, erupción color púrpura (denominada púrpura) y dolores articulares.1,2
La PAM suele afectar a los riñones. Al contrario que en la GPA, afecta con menos frecuencia a nariz y senos paranasales. A veces la PAM solo afecta a los riñones.1,3
Granulomatosis eosinofílica con poliangeítis (GEPA)
Al igual que en la GPA, las personas con GEPA tienen con frecuencia granulomatosis y sus pulmones y/o senos paranasales suelen verse afectados. Además, a menudo padecen asma antes de que se declare la GEPA y presentan en su sangre altos niveles de un tipo de glóbulos blancos denominados eosinófilos.4
Bibliografía y notas a pie de página
Martina - PAM, Alemania
¿Cuáles son los signos y síntomas de la vasculitis asociada a ANCA (VAA)?
Catherine - GEPA, UK
¿Cuáles son los signos y síntomas de la vasculitis asociada a ANCA (VAA)?
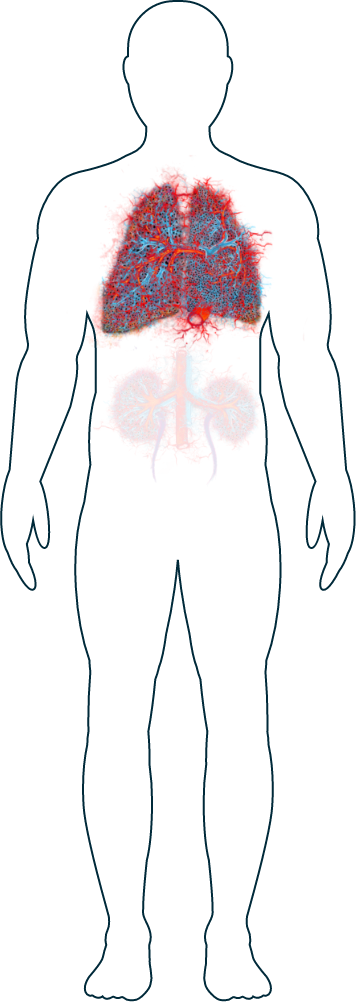
La VAA puede aparecer en cualquier parte del cuerpo, ya que los pequeños vasos sanguíneos a los que afecta se encuentran por todo el organismo. A cada individuo le impacta de forma diferente y las personas suelen presentar una serie de síntomas en función del órgano implicado.1 La VAA puede afectar a los vasos sanguíneos en diferentes partes del cuerpo, como pulmones, riñones, sistema nervioso, aparato gastrointestinal, piel, ojos y corazón.2
Síntomas
Otros síntomas importantes que suelen afectar a las personas con VAA:3
Como muchos de estos síntomas también están asociados a otras enfermedades, diagnosticar correctamente la VAA en una persona puede llevar tiempo.3
Bibliografía y notas a pie de página
Catherine - GEPA, GB
¿A qué signos de vasculitis asociada a ANCA (VAA) debería prestar atención?
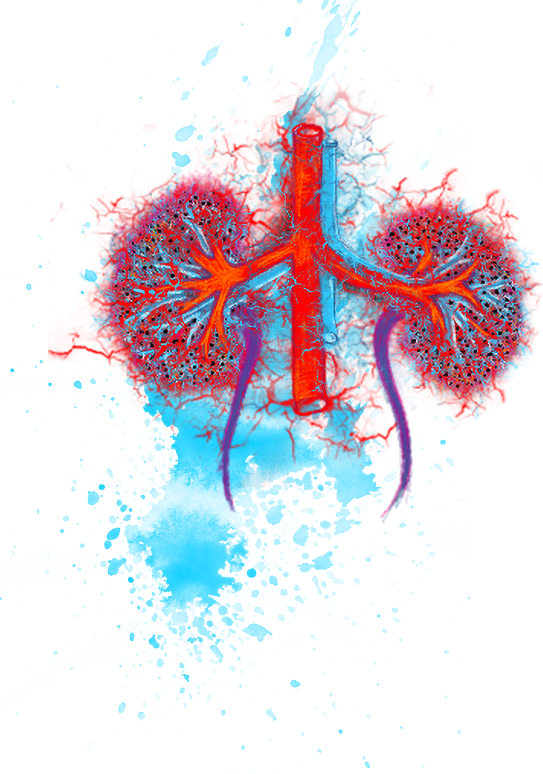
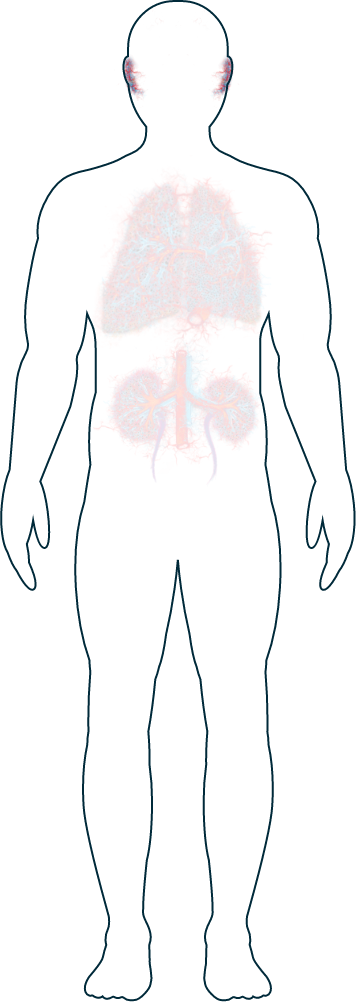
Riñones
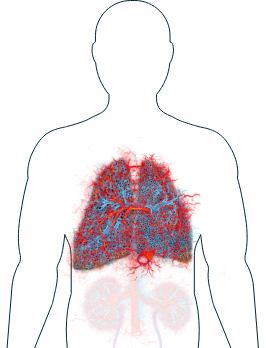
Pulmones
Nariz
Ojos
Oídos
Nervios
Piel
Corazón
Aparato digestivo
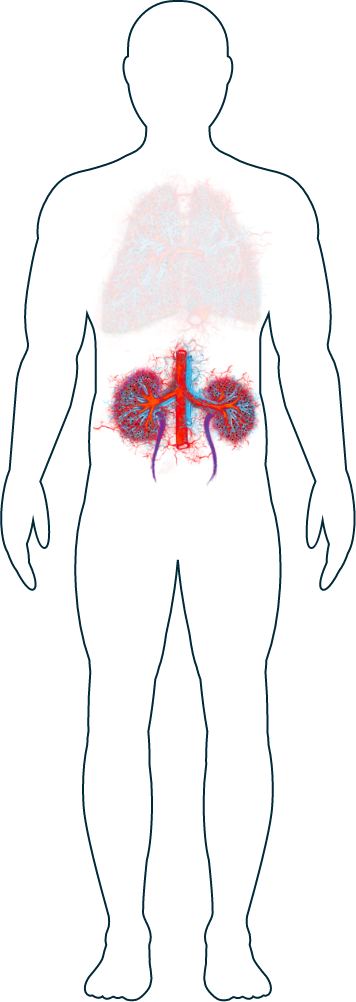
Riñones
-
Sangre en la orina
Los riñones son uno de los órganos afectados con más frecuencia en las personas con VAA.1 Los síntomas pueden incluir inflamación, hinchazón (edema) y, algunas veces, la rotura de los glomérulos, que son pequeños vasos sanguíneos dentro de los riñones.2 Los riñones tienen millones de glomérulos, por lo que su función renal no se ve afectada si solo hay unos pocos glomérulos dañados. Sin embargo, el empeoramiento de las lesiones puede conducir con el tiempo a una insuficiencia renal. Si su médico sospecha que la VAA está afectando a sus riñones, puede practicarle pruebas como análisis de sangre, análisis de orina o biopsias para confirmarlo.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Pulmones
-
Dificultad respiratoria/disnea (falta de aire)
-
Tos
Más de la mitad de las personas con VAA desarrollan síntomas en sus pulmones tarde o temprano.1 Estos pueden ser entre leves y severos y pueden cambiar con el tiempo. Aunque puede resultar alarmante experimentar algunos síntomas pulmonares, como dificultad respiratoria,2 su médico podrá investigar sus síntomas y prescribir tratamientos en función de lo que encuentre. Generalmente, los síntomas en los pulmones se investigan realizando una biopsia pulmonar o mediante rayos X, si resultan preocupantes.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Nariz
-
Dolor/presión/congestión/infecciones en los senos paranasales
-
Hemorragias nasales (costras nasales)
Los síntomas que afectan a oídos, nariz y garganta aparecen en hasta 3 de cada 10 personas con PAM, pero son más comunes en las que tienen GEPA y GPA.1
Los síntomas leves de VAA en la nariz se suelen asemejar a los de un resfriado, como el goteo nasal. Sin embargo, algunas personas también experimentan otros como hemorragias nasales, “costras” nasales, úlceras dentro de la nariz o, en casos más graves, una lesión denominada “nariz en silla de montar” en la que parte de la nariz se hunde hacia el interior y puede ser necesaria la cirugía.2,3 Si está experimentando alguno de estos síntomas, su médico podrá aconsejarle cómo gestionarlos mejor.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Ojos
-
Ojos enrojecidos, irritados
-
Visión borrosa
La VAA puede afectar a los ojos de diferentes maneras. Algunas personas sólo experimentan una leve inflamación, mientras que otras tienen síntomas más graves.
Los ojos enrojecidos e irritados o doloridos son los síntomas más comunes y algunas personas se vuelven más sensibles a la luz.1 Los tipos de inflamación más serios pueden afectar a largo plazo a su visión si no se recibe tratamiento, así que hable con su médico si nota cualquier cambio en sus ojos o su vista. También es importante visitar al oculista para una revisión anual, de modo que pueda examinarle a fondo.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
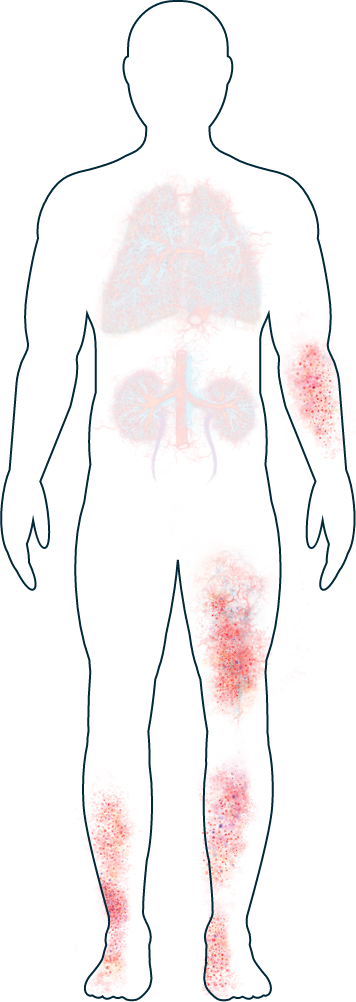
Oídos
-
Pérdida de audición
Los oídos están íntimamente conectados con la nariz y la garganta, por lo que si tiene síntomas en sus oídos, también puede experimentar otros en su nariz y su garganta (como hemorragias nasales o ronquera). Los síntomas que afectan a oídos, nariz y garganta aparecen en hasta 3 de cada 10 personas con PAM, pero son más comunes en las que padecen GEPA y GPA.1
La VAA puede causar síntomas en zonas específicas del oído o afectarlo de forma más general. Que la enfermedad afecte a sus oídos dependerá de una serie de factores, como el tipo de VAA que tenga. Si tiene GPA o GEPA, puede experimentar diferentes síntomas (como pérdida de audición, infección y dolor de oídos) que pueden aparecer con distinta intensidad y en un oído o en ambos.2 Si tiene PAM, puede experimentar sordera neurosensorial, que es un tipo de pérdida de la audición que puede reducir la calidad del sonido que percibe y limitar su capacidad para oír sonidos suaves. El tratamiento que reciba para la pérdida auditiva dependerá de la naturaleza de sus síntomas y su médico le podrá hablar de la opción más apropiada para usted.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
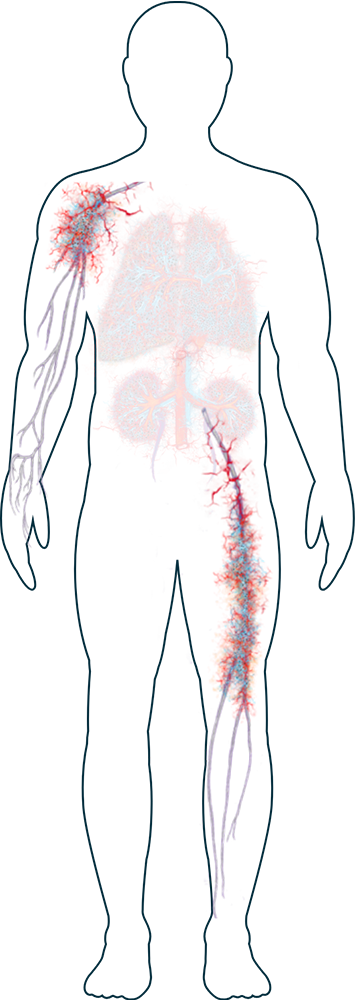
Nervios
-
Entumecimiento, hormigueo o debilidad (neuropatía periférica)
La inflamación de la VAA que provoca lesiones en los nervios periféricos (que se encuentran en manos, pies, brazos y piernas, entre otras partes del cuerpo) es más común en personas con GEPA, pero también puede producirse en las que tienen GPA y PAM.1 Las personas cuyos nervios están afectados pueden experimentar entumecimiento, así como una sensación de congelamiento o de hormigueo. Si las lesiones persisten, pueden causar mano caída (donde la mano no puede extenderse hacia arriba desde la muñeca) o pie caído (donde el pie no puede flexionarse hacia arriba). En casos raros, algunas personas pueden experimentar atrofia muscular, por lo que ya no pueden agarrar con fuerza.2
Si nota que está experimentando entumecimiento u otros síntomas, hable con su médico, ya que este podrá organizar pruebas para comprobar el funcionamiento de sus nervios, como un EMG (electromiograma), que mide la actividad eléctrica en sus músculos para comprobar lesiones en los nervios.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Piel
-
Erupción y úlceras
Los síntomas de la VAA que afectan a la piel, como las erupciones y las úlceras, son muy comunes.1,2 Generalmente aparecen en las piernas y los pies, pero pueden afectar igualmente a otras partes del cuerpo. Algunas personas experimentan ampollas y pequeños bultos rojizos en su piel.2 Aunque estos no suelen ser dolorosos, a veces a estas personas les incomoda el impacto que tienen en su aspecto. Si necesita ayuda para superar el impacto físico o emocional que la VAA provoca en su piel, su médico podrá aconsejarle sobre los tratamientos y el apoyo que tiene a su disposición.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
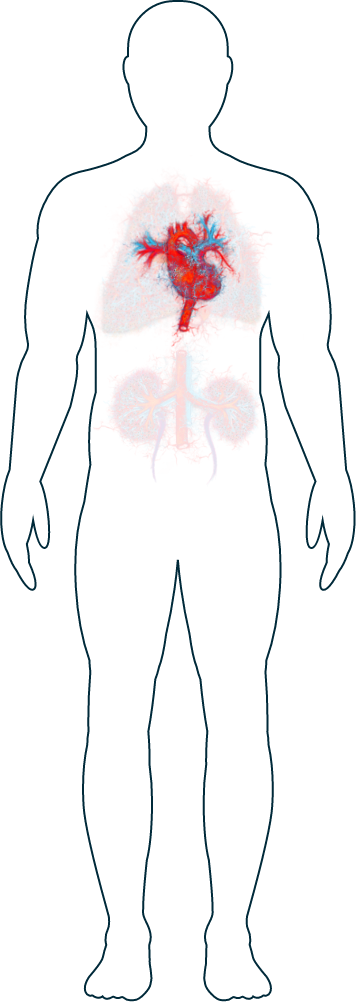
Corazón
-
Hipertensión (presión arterial inusualmente alta)
Los síntomas de VAA relacionados con el corazón son raros, pero puede que perciba un aumento de su presión arterial.1 Si lleva un dispositivo portátil (como un pulsómetro) que monitoriza su frecuencia cardíaca a lo largo del día, este le puede ayudar a documentar los cambios que está experimentando. Hable con su médico si nota cualquier cambio. Es importante recordar que los cambios en su frecuencia cardíaca pueden producirse por distintos motivos, como un aumento del estrés o una mala calidad del sueño. Su médico podrá comprobar su pulso y su presión arterial o usar un monitor de frecuencia cardíaca y, si fuera necesario, comentarle posibles tratamientos para controlar su presión arterial.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Aparato digestivo
-
Diarrea
-
Dolor abdominal
Los síntomas que afectan al estómago, como diarreas y dolores abdominales, pueden deberse a la inflamación.1 Pero estos síntomas también pueden estar relacionados con otras afecciones, lo que hace difícil diagnosticarlos como causados por la VAA. Si experimenta estos síntomas, su médico puede emplear un procedimiento de imágenes diagnósticas, como un escáner de TC, para explorar su aparato digestivo y comprobar las lesiones causadas por la inflamación.
Leer más
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Bibliografía y notas a pie de página

Riñones
-
Sangre en la orina
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Los riñones son uno de los órganos afectados con más frecuencia en las personas con VAA.1 Los síntomas pueden incluir inflamación, hinchazón (edema) y, algunas veces, la rotura de los glomérulos, que son pequeños vasos sanguíneos dentro de los riñones.2 Los riñones tienen millones de glomérulos, por lo que su función renal no se ve afectada si solo hay unos pocos glomérulos dañados. Sin embargo, el empeoramiento de las lesiones puede conducir con el tiempo a una insuficiencia renal. Si su médico sospecha que la VAA está afectando a sus riñones, puede practicarle pruebas como análisis de sangre, análisis de orina o biopsias para confirmarlo.

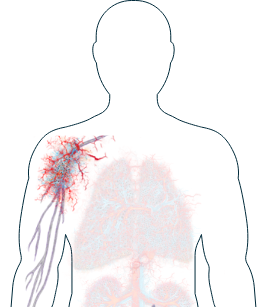
Pulmones
-
Dificultad respiratoria/disnea (falta de aire)
-
Tos
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Más de la mitad de las personas con VAA desarrollan síntomas en sus pulmones tarde o temprano.1 Estos pueden ser entre leves y severos y pueden cambiar con el tiempo. Aunque puede resultar alarmante experimentar algunos síntomas pulmonares, como dificultad respiratoria,2 su médico podrá investigar sus síntomas y prescribir tratamientos en función de lo que encuentre. Generalmente, los síntomas en los pulmones se investigan realizando una biopsia pulmonar o mediante rayos X, si resultan preocupantes.

Nariz
-
Dolor/presión/congestión/infecciones en los senos paranasales
-
Hemorragias nasales (costras nasales)
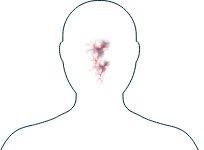
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Los síntomas que afectan a oídos, nariz y garganta aparecen en hasta 3 de cada 10 personas con PAM, pero son más comunes en las que tienen GEPA y GPA.1
Los síntomas leves de VAA en la nariz se suelen asemejar a los de un resfriado, como el goteo nasal. Sin embargo, algunas personas también experimentan otros como hemorragias nasales, “costras” nasales, úlceras dentro de la nariz o, en casos más graves, una lesión denominada “nariz en silla de montar” en la que parte de la nariz se hunde hacia el interior y puede ser necesaria la cirugía.2,3 Si está experimentando alguno de estos síntomas, su médico podrá aconsejarle cómo gestionarlos mejor.

Ojos
-
Ojos enrojecidos, irritados
-
Visión borrosa
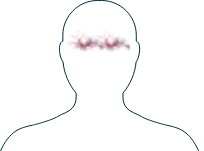
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
La VAA puede afectar a los ojos de diferentes maneras. Algunas personas sólo experimentan una leve inflamación, mientras que otras tienen síntomas más graves.
Los ojos enrojecidos e irritados o doloridos son los síntomas más comunes y algunas personas se vuelven más sensibles a la luz.1 Los tipos de inflamación más serios pueden afectar a largo plazo a su visión si no se recibe tratamiento, así que hable con su médico si nota cualquier cambio en sus ojos o su vista. También es importante visitar al oculista para una revisión anual, de modo que pueda examinarle a fondo.

Oídos
-
Pérdida de audición
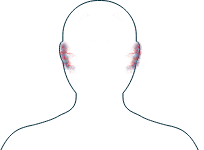
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Los oídos están íntimamente conectados con la nariz y la garganta, por lo que si tiene síntomas en sus oídos, también puede experimentar otros en su nariz y su garganta (como hemorragias nasales o ronquera). Los síntomas que afectan a oídos, nariz y garganta aparecen en hasta 3 de cada 10 personas con PAM, pero son más comunes en las que padecen GEPA y GPA.1
La VAA puede causar síntomas en zonas específicas del oído o afectarlo de forma más general. Que la enfermedad afecte a sus oídos dependerá de una serie de factores, como el tipo de VAA que tenga. Si tiene GPA o GEPA, puede experimentar diferentes síntomas (como pérdida de audición, infección y dolor de oídos) que pueden aparecer con distinta intensidad y en un oído o en ambos.2 Si tiene PAM, puede experimentar sordera neurosensorial, que es un tipo de pérdida de la audición que puede reducir la calidad del sonido que percibe y limitar su capacidad para oír sonidos suaves. El tratamiento que reciba para la pérdida auditiva dependerá de la naturaleza de sus síntomas y su médico le podrá hablar de la opción más apropiada para usted.

Nervios
-
Entumecimiento, hormigueo o debilidad (neuropatía periférica)
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
La inflamación de la VAA que provoca lesiones en los nervios periféricos (que se encuentran en manos, pies, brazos y piernas, entre otras partes del cuerpo) es más común en personas con GEPA, pero también puede producirse en las que tienen GPA y PAM.1 Las personas cuyos nervios están afectados pueden experimentar entumecimiento, así como una sensación de congelamiento o de hormigueo. Si las lesiones persisten, pueden causar mano caída (donde la mano no puede extenderse hacia arriba desde la muñeca) o pie caído (donde el pie no puede flexionarse hacia arriba). En casos raros, algunas personas pueden experimentar atrofia muscular, por lo que ya no pueden agarrar con fuerza.2
Si nota que está experimentando entumecimiento u otros síntomas, hable con su médico, ya que este podrá organizar pruebas para comprobar el funcionamiento de sus nervios, como un EMG (electromiograma), que mide la actividad eléctrica en sus músculos para comprobar lesiones en los nervios.

Piel
-
Erupción y úlceras
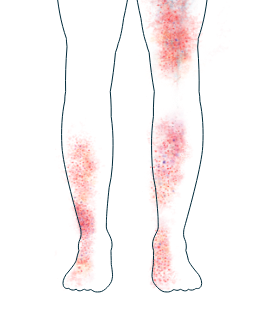
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Los síntomas de la VAA que afectan a la piel, como las erupciones y las úlceras, son muy comunes.1,2 Generalmente aparecen en las piernas y los pies, pero pueden afectar igualmente a otras partes del cuerpo. Algunas personas experimentan ampollas y pequeños bultos rojizos en su piel.2 Aunque estos no suelen ser dolorosos, a veces a estas personas les incomoda el impacto que tienen en su aspecto. Si necesita ayuda para superar el impacto físico o emocional que la VAA provoca en su piel, su médico podrá aconsejarle sobre los tratamientos y el apoyo que tiene a su disposición.

Corazón
-
Hipertensión (presión arterial inusualmente alta)
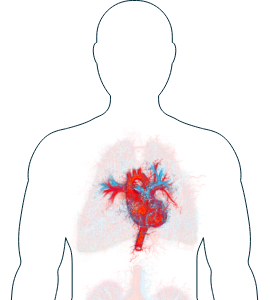
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Los síntomas de VAA relacionados con el corazón son raros, pero puede que perciba un aumento de su presión arterial.1 Si lleva un dispositivo portátil (como un pulsómetro) que monitoriza su frecuencia cardíaca a lo largo del día, este le puede ayudar a documentar los cambios que está experimentando. Hable con su médico si nota cualquier cambio. Es importante recordar que los cambios en su frecuencia cardíaca pueden producirse por distintos motivos, como un aumento del estrés o una mala calidad del sueño. Su médico podrá comprobar su pulso y su presión arterial o usar un monitor de frecuencia cardíaca y, si fuera necesario, comentarle posibles tratamientos para controlar su presión arterial.

Aparato digestivo
-
Diarrea
-
Dolor abdominal
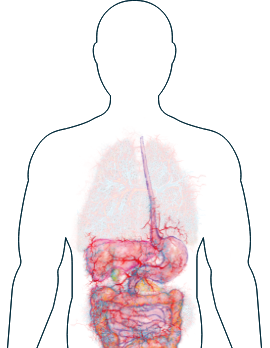
Si observa alguno de estos síntomas, es importante que informe a su médico y comente con él los tratamientos que hay disponibles para ayudarle a gestionarlos.
Los síntomas que afectan al estómago, como diarreas y dolores abdominales, pueden deberse a la inflamación.1 Pero estos síntomas también pueden estar relacionados con otras afecciones, lo que hace difícil diagnosticarlos como causados por la VAA. Si experimenta estos síntomas, su médico puede emplear un procedimiento de imágenes diagnósticas, como un escáner de TC, para explorar su aparato digestivo y comprobar las lesiones causadas por la inflamación.