Que sont les maladies auto-immunes ?
Les maladies auto-immunes surviennent lorsque le système immunitaire, qui défend généralement l'organisme contre des infections en produisant notamment des anticorps, devient hyperactif et crée des autoanticorps. Ces derniers attaquent des cellules « bonnes » et saines ce qui entraîne une inflammation.1
Le système immunitaire produit des anticorps pour combattre des infections. Ceux-ci agissent comme les gardiens du système immunitaire : ils ciblent des éléments spécifiques que l’organisme considère comme étrangers (comme les bactéries ou les germes) permettant au système immunitaire de les attaquer enuite. C'est ce qui se passe également après une vaccination (par exemple contre la grippe ou la rougeole) : vous développez des anticorps spécifiques qui mettront immédiatement fin à cette infection ce qui l’empêche de se développer complètement.1
Les personnes atteintes de maladies auto-immunes développent un anticorps qui se dirige contre une partie spécifique de leurs propres cellules (une protéine). Ces anticorps sont appelés autoanticorps et il en existe différents types impliqués dans les maladies auto-immunes respectives.1
Dans le cas d’une VAA, un autoanticorps appelé ANCA se dirige contre un antigène (une protéine) contenu dans les neutrophiles (un type de globule blanc). ANCA est l’abréviation d’anticorps anti-cytoplasme des polynucléaires neutrophiles ou anticorps anti-neutrophiles cytoplasmiques.2
Lorsque les ANCA se fixent aux neutrophiles, ils les activent ce qui provoque une inflammation - ce qui n'est pas censé se produire, car le processus inflammatoire est conçu (entre autres fonctions) pour combattre les infections, mais non pas pour être activé de cette manière.2,3
A l’étape suivante, les neutrophiles activent le système du complément (qui est constitué d'une série de protéines qui interagissent entre elles). Lorsqu'une protéine du système du complément appelée C5a est activée, elle attire davantage de neutrophiles au foyer inflammatoire et les rend prêts à être activés.2,3
Les neutrophiles s’accrochent aux parois des vaisseaux sanguins, y pénètrent et libèrent toute une série de protéines. Bien que ces protéines (entre autres fonctions) visent à combattre les infections, elles provoquent dans ces circonstances une inflammation dans et autour de la paroi du vaisseau sanguin.2,3
Un cycle inflammatoire causé par les neutrophiles et le système du complément s’enclenche alors ce qui endommage les vaisseaux sanguins. Avec le temps, les processus du système immunitaire parviennent à contrôler l'inflammation, mais il reste des cicatrices sur les tissus concernés étant donné que leur approvisionnement en sang a été affecté.2,3
Lire plus
Bibliographie et notes de bas de page
Quelles sont les causes de la vascularite associée aux ANCA (VAA) et comment la maladie peut-elle évoluer ?
Rina - PAM, Pays-Bas
Les causes initiales des VAA ne sont pas claires, mais probablement divers facteurs augmentent la probabilité d’une personne de développer cette maladie. Il s'agit notamment des facteurs suivants :1,2
Infection microbienne
un type d'infection causée par de petits (micro)organismes, tels que des bactéries, est souvent considérée comme le déclencheur
Génétique
les caractéristiques physiques et comportementales, y compris les problèmes de santé que les individus héritent de leurs parents
Causes environnementales
par exemple, l'exposition à diverses substances chimiques et matériaux de construction peut jouer un rôle
Médicaments
certains médicaments ou drogues récréatives que les patients peuvent avoir pris
Une VAA peut être une maladie évolutive, ce qui signifie que les lésions peuvent s'aggraver progressivement avec le temps.1,3 Cette aggravation se produit lorsque la maladie est active ou que vous traversez une phase de rechute ou de récidive.4 Vous pouvez également connaître une poussée de la maladie, ce qui signifie que vos symptômes s'aggravent soudainement pendant une courte période. Lorsque la maladie est en rémission complète (aucune activité de la maladie ne peut être observée), aucun dommage ne survient.5
Rina - PAM, Pays-Bas
Une VAA étant une maladie variable et difficile à prédire, votre parcours sera différent de celui d’autres patients.6
Voici quelques exemples de ce qui pourrait vous arriver :
Vous vivez un seul épisode, puis entrez en rémission et votre maladie s'arrête à ce stade
Vous traversez des phases où vos symptômes se manifestent, puis s'atténuent, de sorte que vous avez besoin d'une médication continue
Vous vivez des périodes de symptômes modérés ainsi que de longues périodes sans maladie sous une médication continue
Vous vivez de courtes périodes marquées par des symptômes graves suivies de longues périodes sans maladie sous médication
Découvrez comment votre VAA sera
traitée en fonction de vos symptômes
Bibliographie et notes de bas de page
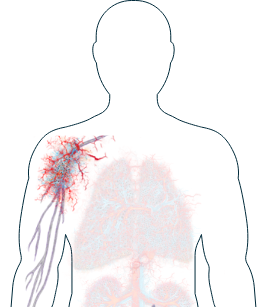
Poumons – Illustration par Shanali P, artiste et patiente atteinte de vascularite
Quels sont les types de vascularites associées aux ANCA (VAA) ?
Martina - PAM, Allemagne
Quels sont les types de vascularites associées aux ANCA (VAA) ?
Les trois principaux types de VAA sont décrits ci-dessous. Cependant, il faut avoir conscience du fait qu'il peut être difficile de définir clairement la forme qui vous affecte, car certains patients présentent simultanément des symptômes caractéristiques à plusieurs types :
Granulomatose avec polyangéite
(GPA selon l’abréviation anglaise)
Si vous souffrez d’une GPA, votre autoanticorps se lie généralement à la PR3. Le terme « granulomatose » décrit les petites agrégations de cellules ressemblant à des nodules qui se forment couramment dans les voies respiratoires des patients atteints de GPA. Le terme « polyangéite » signifie que de nombreux vaisseaux sanguins sont enflammés.1,2
En général, la GPA commence dans le nez, les oreilles, les yeux ou la bouche. Un signe courant de la maladie est l'obstruction chronique du nez, accompagnée d'une croûte de sang autour des narines. Parmi les autres symptômes courants, citons la rougeur des yeux, les infections de l'oreille moyenne (appelées otites moyennes) et la perte auditive soudaine (appelée perte auditive aiguë). La GPA peut également affecter les poumons et les reins.1,3
Polyangéite microscopique
(PAM ou MPA selon l’abréviation anglaise)
Si vous êtes atteint d’une PAM, votre autoanticorps se lie généralement à la MPO. Cette maladie se traduit par une inflammaton dans les petits vaisseaux sanguins de nombreux organes. Les symptômes courants sont une toux sanglante, des éruptions cutanées violettes (appelée purpura) et des douleurs articulaires.1,2
La PAM affecte souvent les reins. Contrairement à la GPA, le nez et les sinus sont moins souvent touchés. Parfois, la PAM n'affecte que les reins.1,3
Granulomatose éosinophilique avec polyangéite
(GEPA ou EGPA selon l’abréviation anglaise)
À l'instar de la GPA, les personnes atteintes de GEPA souffrent souvent de granulomatose, et leurs poumons et/ou leurs sinus sont fréquemment touchés. En outre, elles souffrent généralement d'asthme avant que la GEPA ne se déclare - et des taux plus élevés d'un type de globules blancs appelés éosinophiles sont observés dans leur sang.4
Bibliographie et notes de bas de page
Martina - PAM, Allemagne
Quels sont les signes et les symptômes d’une vascularite associée aux ANCA (VAA) ?
Catherine - GEPA, GB
Quels sont les signes et les symptômes d’une vascularite associée aux ANCA (VAA) ?
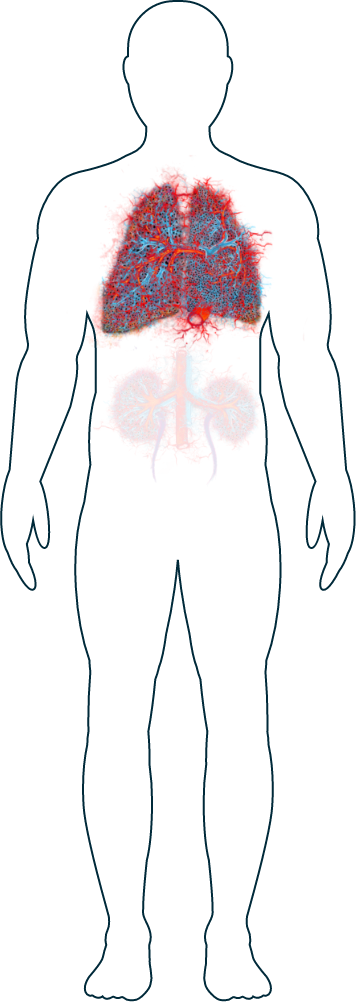
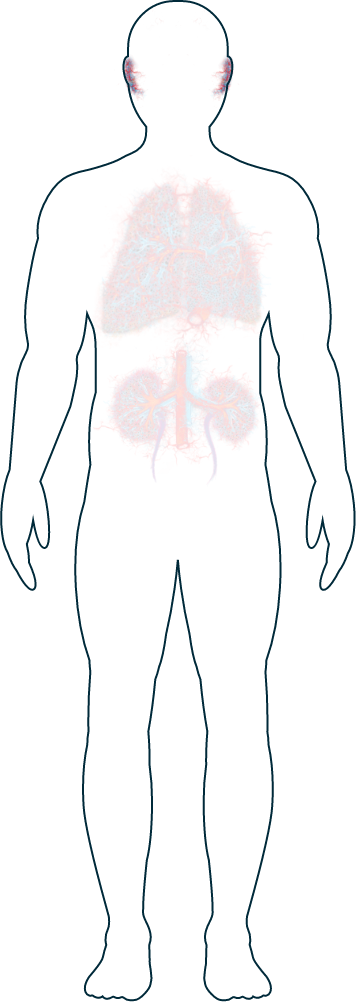
La VAA peut atteindre n'importe quelle partie du corps, car les petits vaisseaux sanguins qu'elle touche sont présents dans tout l’organisme. Chaque individu est affecté de manière différente, et les patients développent généralement toute une série de symptômes selon l'organe concerné.1 La VAA peut porter atteinte aux vaisseaux sanguins dans différentes parties du corps, notamment les poumons, les reins, le système nerveux, le système gastro-intestinal, la peau, les yeux et le cœur.2
Symptômes
Prinicipaux symptômes qui affectent souvent les personnes atteintes de VAA :3
Comme beaucoup de ces symptômes sont également associés à d'autres pathologies, les personnes atteintes d’une VAA doivent souvent attendre longtemps avant que le diagnostic correct soit établi.3
Bibliographie et notes de bas de page
Catherine - GEPA, GB
Quels sont les signes d’une vascularite associée aux ANCA (VAA) auxquels je dois faire attention ?
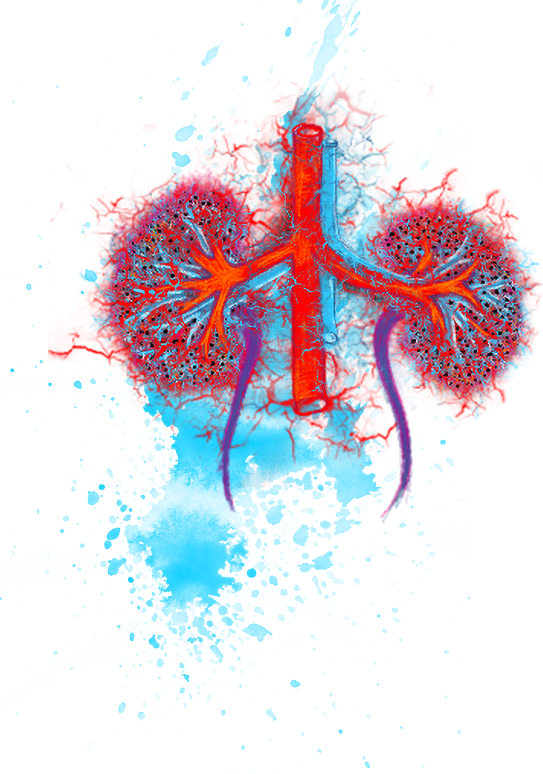
Reins
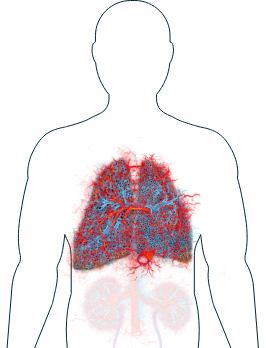
Poumons
Nez
Yeux
Oreilles
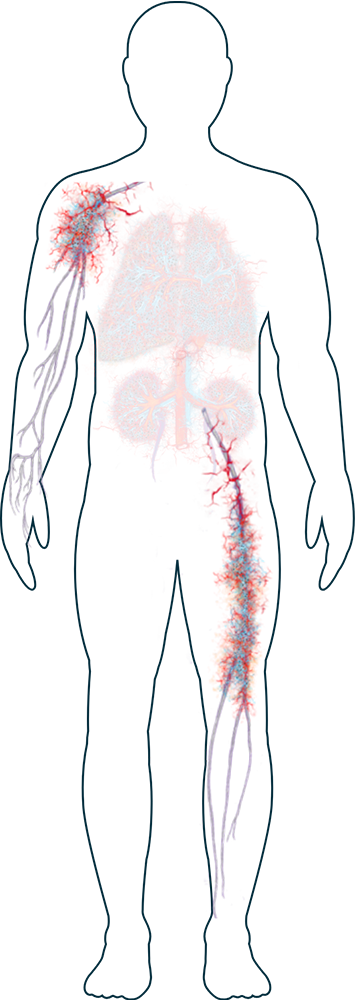
Nerfs
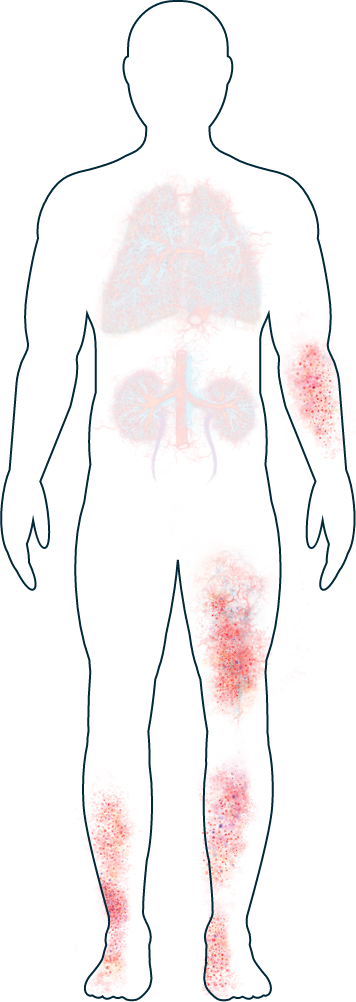
Peau
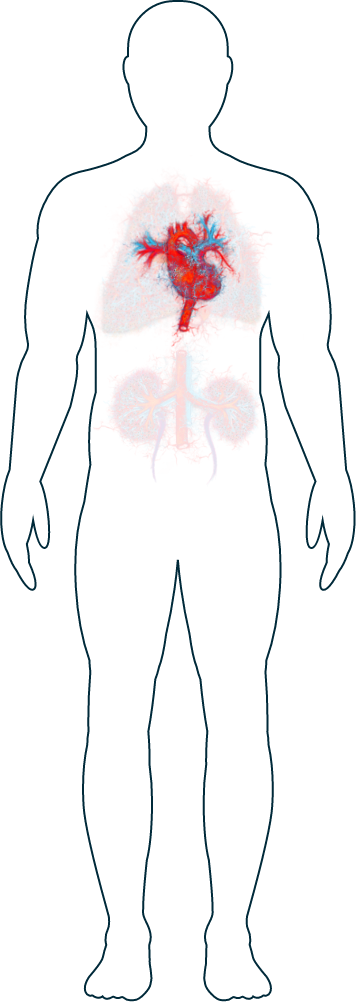
Coeur
Système gastro-intestinal
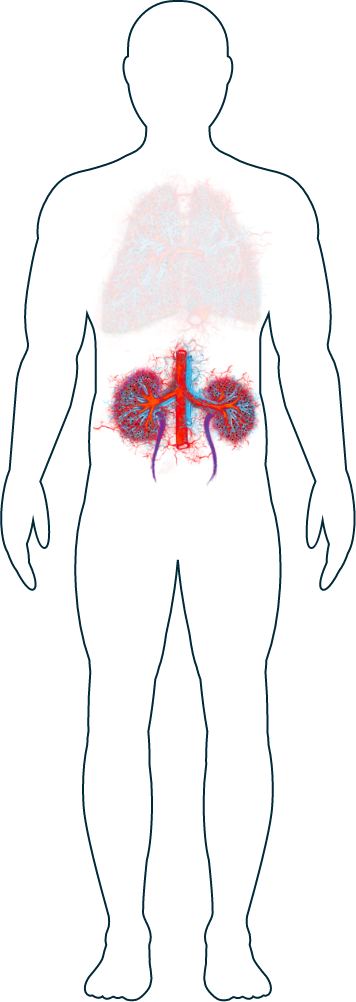
Reins
-
Sang dans les urines
Les reins font partie des organes les plus fréquemment touchés chez les personnes atteintes de VAA.1 Les symptômes peuvent comprendre une inflammation, un gonflement et, parfois, l'éclatement des glomérules, qui sont de minuscules vaisseaux sanguins à l'intérieur des reins.2 Ces derniers en renferment des millions, par conséquent leur fonction n’en est pas diminuée si seuls quelques glomérules sont endommagés. Cependant, une aggravation des lésions au fil du temps risque de déboucher sur une insuffisance rénale. Si vos médecins supposent une atteinte rénale, ils peuvent effectuer des examens tels qu’une analyse de sang et des urines ou une biopsie pour confirmer leurs soupçons.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Poumons
-
Difficultés respiratoires / dyspnée ou essoufflement
-
Toux
Plus de la moitié des personnes atteintes de VAA développeront des symptômes pulmonaires à un moment donné.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Nez
-
Douleurs sinusales / pression / congestion / infections
-
Saignements de nez (croûtes nasales)
Les symptômes affectant les oreilles, le nez et la gorge touchent jusqu'à trois personnes sur dix atteintes de PAM, mais sont plus fréquents chez les personnes atteintes de GEPA ou de GPA.1
Si vous présentez de légers symptômes d'une VAA au niveau du nez, ceux-ci seront souvent similaires à ceux d'un rhume, comme un écoulement nasal. Toutefois, certaines personnes en présentent d'autres, comme des rhinites croûteuses, sanglantes ou non, des ulcères ou aphtes dans le nez ou, dans les cas plus graves, une déformation du nez appelée « en selle », qui signifie qu'une partie du nez s'enfonce vers l'intérieur et qu'une intervention chirurgicale peut être nécessaire.2,3 Si vous présentez l'un de ces symptômes, votre médecin pourra vous conseiller sur la meilleure façon de les gérer.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Yeux
-
Yeux rouges, irrités
-
Vision brouillée
Les VAA peuvent affecter les yeux de différentes manières. Certaines personnes ne présentent qu'une inflammation légère, tandis que d'autres ont des symptômes plus graves.
Les yeux rouges et irrités ou douloureux sont les symptômes les plus fréquents et certaines personnes ont une sensibilité accrue à la lumière.1 Des types d'inflammations plus graves peuvent affecter votre vision à long terme si elles ne sont pas traitées, alors parlez à votre médecin si vous remarquez des changements au niveau de vos yeux ou votre vue. Il est également important de consulter un ophtalmologue pour un contrôle annuel en vue d’un examen plus approfondi.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Oreilles
-
Perte auditive
Les oreilles sont étroitement liées au nez et à la gorge, donc si vous avez des symptômes au niveau des oreilles, vous pouvez également en ressentir d'autres dans le nez et la gorge (comme des saignements de nez ou une voix rauque).
Les symptômes affectant les oreilles, le nez et la gorge touchent jusqu'à trois personnes sur dix atteintes de PAM, mais sont plus fréquents chez les personnes atteintes de GEPA et de GPA.1
La VAA peut provoquer des symptômes dans des parties spécifiques de l'oreille ou l'affecter de manière plus générale. La question de savoir si la maladie affecte vos oreilles dépend d'une série de facteurs, dont le type de VAA dont vous êtes atteint. Si vous êtes atteint de GPA ou de GEPA, vous pouvez présenter un certain nombre de symptômes différents (notamment une perte auditive, des infections et des douleurs auriculaires) qui peuvent se manifester à des degrés différents dans une ou deux de vos oreilles.2 Si vous êtes atteint de PAM, vous pouvez présenter une surdité neurosensorielle, un type de perte auditive qui peut réduire la qualité du son que vous percevez et limiter votre capacité à entendre les sons faibles. La thérapie que vous recevrez pour traiter votre perte auditive dépendra de la nature de vos symptômes et votre médecin discutera avec vous de la thérapie la plus appropriée.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Nerfs
-
Perte de sensibilité, engourdissement, picotements ou faiblesse
(neuropathie périphérique)
Une inflammation induite par la VAA qui endommage les nerfs périphériques (dans les mains, les pieds, les bras et les jambes ainsi que d’autres parties de l’organisme) est plus fréquente chez les personnes atteintes de GEPA, mais peut également se manifester chez celles atteintes de GPA ou PAM.1 Les personnes dont les nerfs sont touchés peuvent éprouver des sensations d’engourdissement, de froid ou de picotement. Si les lésions persistent, cela peut entraîner une perte de motricité du poignet ou du pied (flexion dorsale impossible). Dans de rares cas, les patients souffrent de perte musculaire, ce qui rend la préhension plus difficile.2
Si vous constatez des sensations d’engourdissement ou d'autres symptômes, parlez-en à votre médecin, car il pourra prescrire des examens permettant de vérifier votre fonction nerveuse, comme une EMG (électromyographie) qui mesure l'activité électrique dans vos muscles pour vérifier s'il y a des lésions nerveuses.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Peau
-
Eruptions cutanées et ulcères
Les symptômes induits par la VAA qui affectent la peau, tels qu'éruptions et ulcères ou plaies, sont assez courants.1,2 Ils apparaissent généralement sur les jambes et les pieds, mais peuvent également affecter d'autres parties de l’organisme. Certaines personnes présentent des cloques et de petites éruptions cutanées rougeâtres.2 Bien qu'elles ne soient souvent pas douloureuses, les patients trouvent parfois qu’ils ont un impact dérangeant sur leur apparence. Si vous avez besoin d'aide pour faire face à l'impact physique ou émotionnel de la VAA sur votre peau, votre médecin pourra vous conseiller sur les traitements et le soutien disponibles.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Coeur
-
Hypertension (pression artérielle particulièrement élevée)
Bien que les symptômes cardiaques soient rares, vous avez peut-être remarqué une augmentation de votre tension artérielle.1 Si vous avez un appareil portable (comme une montre pulsomètre) qui surveille votre rythme cardiaque au cours de la journée, il vous aidera à enregistrer les changements que vous ressentez. Si vous remarquez des variations, parlez-en à votre médecin. Il ne faut pas oublier que les changements de votre rythme cardiaque peuvent être dus à un certain nombre de raisons, telles qu'un stress accru ou un sommeil de mauvaise qualité. Votre médecin pourra vérifier votre pouls et votre tension artérielle ou utiliser un cardiofréquencemètre et, si nécessaire, il discutera avec vous des traitements possibles pour contrôler votre tension artérielle.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Système gastro-intestinal
-
Diarrhées
-
Douleurs abdominales
Les symptômes affectant l'estomac, tels que les diarrhées et les douleurs abdominales, peuvent être dus à une inflammation.1 Mais ces symptômes peuvent aussi être liées à d’autres affections, d’où la difficulté de les diagnostiquer comme étant causées par la VAA. Si vous présentez de tels symptômes, votre médecin peut faire appel à une une procédure d'imagerie telle qu'une tomodensiométrie (synonymes : CT-scan ou scanographie) pour étudier votre appareil digestif et vérifier s’il présente des lésions causées par l'inflammation.
Lire plus
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Bibliographie et notes de bas de page

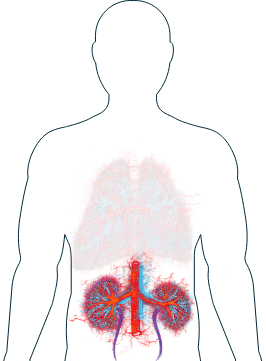
Reins
-
Sang dans les urines
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Les reins font partie des organes les plus fréquemment touchés chez les personnes atteintes de VAA.1 Les symptômes peuvent comprendre une inflammation, un gonflement et, parfois, l'éclatement des glomérules, qui sont de minuscules vaisseaux sanguins à l'intérieur des reins.2 Ces derniers en renferment des millions, par conséquent leur fonction n’en est pas diminuée si seuls quelques glomérules sont endommagés. Cependant, une aggravation des lésions au fil du temps risque de déboucher sur une insuffisance rénale. Si vos médecins supposent une atteinte rénale, ils peuvent effectuer des examens tels qu’une analyse de sang et des urines ou une biopsie pour confirmer leurs soupçons.

Poumons
-
Difficultés respiratoires / dyspnée ou essoufflement
-
Toux
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Plus de la moitié des personnes atteintes de VAA développeront des symptômes pulmonaires à un moment donné.

Nez
-
Douleurs sinusales / pression / congestion / infections
-
Saignements de nez (croûtes nasales)
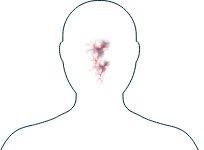
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Les symptômes affectant les oreilles, le nez et la gorge touchent jusqu'à trois personnes sur dix atteintes de PAM, mais sont plus fréquents chez les personnes atteintes de GEPA ou de GPA.1
Si vous présentez de légers symptômes d'une VAA au niveau du nez, ceux-ci seront souvent similaires à ceux d'un rhume, comme un écoulement nasal. Toutefois, certaines personnes en présentent d'autres, comme des rhinites croûteuses, sanglantes ou non, des ulcères ou aphtes dans le nez ou, dans les cas plus graves, une déformation du nez appelée « en selle », qui signifie qu'une partie du nez s'enfonce vers l'intérieur et qu'une intervention chirurgicale peut être nécessaire.2,3 Si vous présentez l'un de ces symptômes, votre médecin pourra vous conseiller sur la meilleure façon de les gérer.

Yeux
-
Yeux rouges, irrités
-
Vision brouillée
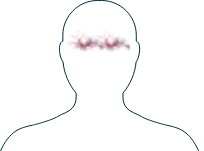
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Les VAA peuvent affecter les yeux de différentes manières. Certaines personnes ne présentent qu'une inflammation légère, tandis que d'autres ont des symptômes plus graves.
Les yeux rouges et irrités ou douloureux sont les symptômes les plus fréquents et certaines personnes ont une sensibilité accrue à la lumière.1 Des types d'inflammations plus graves peuvent affecter votre vision à long terme si elles ne sont pas traitées, alors parlez à votre médecin si vous remarquez des changements au niveau de vos yeux ou votre vue. Il est également important de consulter un ophtalmologue pour un contrôle annuel en vue d’un examen plus approfondi.

Oreilles
-
Perte auditive
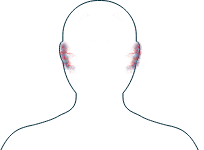
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Les oreilles sont étroitement liées au nez et à la gorge, donc si vous avez des symptômes au niveau des oreilles, vous pouvez également en ressentir d'autres dans le nez et la gorge (comme des saignements de nez ou une voix rauque).
Les symptômes affectant les oreilles, le nez et la gorge touchent jusqu'à trois personnes sur dix atteintes de PAM, mais sont plus fréquents chez les personnes atteintes de GEPA et de GPA.1
La VAA peut provoquer des symptômes dans des parties spécifiques de l'oreille ou l'affecter de manière plus générale. La question de savoir si la maladie affecte vos oreilles dépend d'une série de facteurs, dont le type de VAA dont vous êtes atteint. Si vous êtes atteint de GPA ou de GEPA, vous pouvez présenter un certain nombre de symptômes différents (notamment une perte auditive, des infections et des douleurs auriculaires) qui peuvent se manifester à des degrés différents dans une ou deux de vos oreilles.2 Si vous êtes atteint de PAM, vous pouvez présenter une surdité neurosensorielle, un type de perte auditive qui peut réduire la qualité du son que vous percevez et limiter votre capacité à entendre les sons faibles. La thérapie que vous recevrez pour traiter votre perte auditive dépendra de la nature de vos symptômes et votre médecin discutera avec vous de la thérapie la plus appropriée.

Nerfs
-
Perte de sensibilité, engourdissement, picotements ou faiblesse
(neuropathie périphérique)
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Une inflammation induite par la VAA qui endommage les nerfs périphériques (dans les mains, les pieds, les bras et les jambes ainsi que d’autres parties de l’organisme) est plus fréquente chez les personnes atteintes de GEPA, mais peut également se manifester chez celles atteintes de GPA ou PAM.1 Les personnes dont les nerfs sont touchés peuvent éprouver des sensations d’engourdissement, de froid ou de picotement. Si les lésions persistent, cela peut entraîner une perte de motricité du poignet ou du pied (flexion dorsale impossible). Dans de rares cas, les patients souffrent de perte musculaire, ce qui rend la préhension plus difficile.2
Si vous constatez des sensations d’engourdissement ou d'autres symptômes, parlez-en à votre médecin, car il pourra prescrire des examens permettant de vérifier votre fonction nerveuse, comme une EMG (électromyographie) qui mesure l'activité électrique dans vos muscles pour vérifier s'il y a des lésions nerveuses.

Peau
-
Eruptions cutanées et ulcères
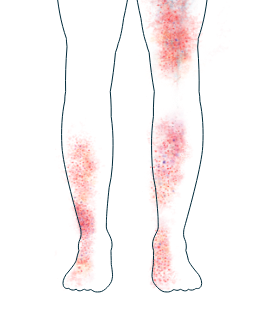
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Les symptômes induits par la VAA qui affectent la peau, tels qu'éruptions et ulcères ou plaies, sont assez courants.1,2 Ils apparaissent généralement sur les jambes et les pieds, mais peuvent également affecter d'autres parties de l’organisme. Certaines personnes présentent des cloques et de petites éruptions cutanées rougeâtres.2 Bien qu'elles ne soient souvent pas douloureuses, les patients trouvent parfois qu’ils ont un impact dérangeant sur leur apparence. Si vous avez besoin d'aide pour faire face à l'impact physique ou émotionnel de la VAA sur votre peau, votre médecin pourra vous conseiller sur les traitements et le soutien disponibles.

Coeur
-
Hypertension (pression artérielle particulièrement élevée)
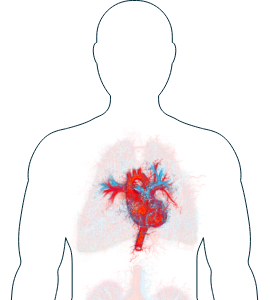
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Bien que les symptômes cardiaques soient rares, vous avez peut-être remarqué une augmentation de votre tension artérielle.1 Si vous avez un appareil portable (comme une montre pulsomètre) qui surveille votre rythme cardiaque au cours de la journée, il vous aidera à enregistrer les changements que vous ressentez. Si vous remarquez des variations, parlez-en à votre médecin. Il ne faut pas oublier que les changements de votre rythme cardiaque peuvent être dus à un certain nombre de raisons, telles qu'un stress accru ou un sommeil de mauvaise qualité. Votre médecin pourra vérifier votre pouls et votre tension artérielle ou utiliser un cardiofréquencemètre et, si nécessaire, il discutera avec vous des traitements possibles pour contrôler votre tension artérielle.

Système gastro-intestinal
-
Diarrhées
-
Douleurs abdominales
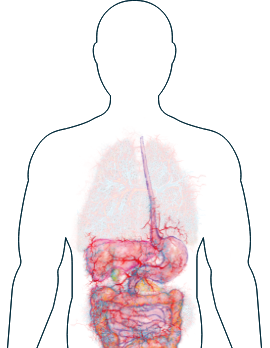
Si vous remarquez l'un de ces symptômes, il est important d'en parler à votre médecin et de discuter des thérapies disponibles vous permettant de mieux gérer votre maladie.
Les symptômes affectant l'estomac, tels que les diarrhées et les douleurs abdominales, peuvent être dus à une inflammation.1 Mais ces symptômes peuvent aussi être liées à d’autres affections, d’où la difficulté de les diagnostiquer comme étant causées par la VAA. Si vous présentez de tels symptômes, votre médecin peut faire appel à une une procédure d'imagerie telle qu'une tomodensiométrie (synonymes : CT-scan ou scanographie) pour étudier votre appareil digestif et vérifier s’il présente des lésions causées par l'inflammation.